大阪中央区にある
当クリニックへのアクセス
- 所在地
- 〒541-0042
大阪市中央区今橋3-2-17 緒方ビルB1 - アクセス
- 地下鉄御堂筋腺「淀屋橋」駅中央部8番出口より東へ約150m
京阪電車「淀屋橋」駅15号階段より南へ約250m

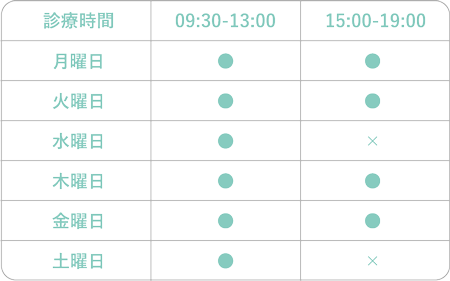
- 休診日
- 水・土曜午後/日曜/祝日
糖尿病
HOME > 糖尿病

生活習慣病のなかでも糖尿病はもっとも罹りたくない病気だと思う方が多いかと存じます。生活習慣病の治療は自覚症状が全くない段階で、そのまま放置した結果としての心筋梗塞や脳梗塞を発症した場面を想像して、早期に治療を開始するという大きなハードルがあります。ライフスタイルの改善はいずれの生活習慣病でも必要ですが、糖尿病は特に食事制限、飲酒制限、そして体を動かしなさい、と嫌なことばかりのイメージですよね。
健診で「あなたは糖尿病の疑いがあります、病院を受診してください」と指導を受けた時の気持ちはどうでしょう?おそらく、「今までの生活を大きく変えて節制しなければならない」「もう楽しくお酒が飲めない、飲む量を気にしながら飲みたくない」「甘いものを止めるなんて...ストレス解消の一番の方法なのに」などなど、楽しみを奪われるというマイナスのイメージしか持てないでしょう。
私たちのクリニックでも魔法のような解決策や、特効薬はありません。しかし「おだやか生活習慣」と名付けたように、ライフスタイルをできるだけ損なうことなく皆様個人個人の目標を達成できるように、できる限りのサポートをしたいと考えています。
それには
が大事だと考えています。さあ、ご一緒に治療を始めましょう。
糖尿病治療の基本はあくまで食事療法と運動療法です。しかし食事と運動療法を頑張っても十分な血糖コントロールが得られないときには薬物療法を考慮します。
経口薬はその作用機序(どのような働きで血糖を下げるのか)から、下記の様に分類されます。
食事、運動療法が無効な場合いずれかの薬を選択して開始、血糖値を測定しながら投与量を調整し、時には複数の薬を併用することがあります。日本の糖尿病治療ガイドラインでは投与する薬の順番に指定はありません。
ただし、最近の抗糖尿病薬には体重減少が期待できる薬剤がSGLT2阻害薬とGLP-1受容体作動薬の2系統があり、優先順位は高くなっています。更にこれらの薬剤は単独では低血糖という重篤な副作用を起こさないので、これも優先的選択の理由になっています。
ジャディアンス、フォシーガ、スーグラ、カナグル、デベルザ、ルセフィがこのグループに属します。薬理作用を簡単に説明すると、腎臓からの尿糖排泄を増やして血糖を低下させると言うものです。
シンプルな作用機序ですが、最近では心不全や腎不全の治療薬としても重要な役割を担っています。
経口薬ではリベルサスが唯一の薬です。胃から吸収されるので空腹時に服用する必要がありますが、この薬以外のこの系統の薬は注射薬ですのでメリットは大きいと思われます。
一般名はセマグルチドで商品名オゼンピックという注射薬と同じで、体重減少が期待できます。
これにはGLP-1受容体作動薬、GIP/GLP-1受容体作動薬とインスリン製剤があります。
GLP-1受容体作動薬、GIP/GLP-1受容体作動薬
GLP-1受容体作動薬にはビクトーザ、トルリシティ、オゼンピック、GIP/GLP-1受容体作動薬にはマンジャロが含まれます。インクレチン関連薬として経口薬でよく使われるジャヌビア、エクア、ネシーナなどと同類ですが、これらの注射薬の特徴はSGLT2阻害薬と同様体重減少が期待できることです。最も新しいマンジャロはGIPとGLP-1の2種類の受容体に結合する特徴があり、より減量が期待できると思われます。また、ビクトーザ以外は週1回の注射で済むので、毎日の注射薬に比べてストレスが少なく受け入れやすいと思われます。
またトルリシティとマンジャロはアテオスという専用の注入器が採用され、扱いも容易ですので、これも受け入れやすい要因と思われます。
現在のインスリン製剤の多くはインリンアナログ製剤で、元々のインスリンの構造に修飾する物質を工夫して、ヒトインスリン製剤に比べて効き目が早く出る超速効型と効果が24時間以上持続する持効型溶解があります。1型糖尿病の方は基本的に両者を使います。
一方、持効型インスリン製剤とGLP-1受容体作動薬を配合した注射薬もあり、インスリン注射に伴いやすい体重増加を相殺する作用を期待する場合の選択枝になります。商品名はゾルトファイ配合注で、体重が多く注射するインスリン量が多くなる場合有用です。
今年早々に週1回注射で維持可能なアウィクリも発売され、インスリン製剤にも受け入れやすい製品が登場しました。
自己注射を実施している方に血糖自己測定を勧めることがあります。最近はFreeStyleリブレの保険適応範囲が広がり、使う方が多くなりました。持続血糖モニター(CGM)と呼ばれ承認当初の2017年から1型糖尿病の方に使い始めましたが、その恩恵は大きなものがあります。1-2ヶ月間のAGPと呼ばれる血糖のプロフィールを参考に、日々の血糖値のトレンドを見てインスリン量を調整あるいはインスリンの種類を変更など、1型糖尿病の方々のデータ改善に貢献しています。
最近は2型糖尿病で減量が必須の方に最初からGLP-1受容体作動薬の注射薬を使うこともあります。その場合にリブレを併用するとリアルタイムに血糖変化が確認できるので、何よりの食事指導になります。
コストの面で負担が増えてすべての方にと言う訳にはいきませんが、減量困難な糖尿病患者さんに対して強力なツールができたのは確かだと思います。
参考図書 糖尿病治療ガイド 2024 (一般社団法人 日本糖尿病学会編 文光堂)
限られた紙面では十分書ききれませんが、
糖尿病治療に新しい"武器"が加わり、
その恩恵を受ける患者さんも多いのではないかと期待します。

